RESUMEN
La mayoría de las veces que nos llega una urgencia oftalmológica, es posible estabilizarla in situ, para luego remitirla a un especialista.
La finalidad de este artículo es revisar esta enfermedad y su abordaje en la actualidad, precisamente con el propósito de poder actuar lo antes posible y para ser capaces de reconocerla y de valorar nosotros mismos la necesidad o no de atención inmediata por parte de un especialista en caso de que fuese necesario.
Por ello es muy importante saber identificar los signos clínicos y las causas que lo puedan producir. A continuación repasaremos las causas, la clasificación en función de la gravedad y la extensión, el diagnóstico diferencial, la patogenia y cuadro clínico, el tratamiento y unos datos de interés que deber tenerse siempre presentes cuando nos encontremos ante una urgencia por hifema.
INTRODUCCIÓN
El hifema o hipema es el acúmulo de sangre en la cámara anterior del globo ocular (Romairone, 2010), es decir, en el espacio comprendido entre la cara interna de la córnea y la superficie del iris, Huguet y Díaz (2014) que puede proceder de los vasos retinianos, coroideos, del iris o del cuerpo ciliar (Esteban, 2007). Se considera una urgencia oftalmológica por diversas razones:
- La posibilidad de desarrollar sinequias intraoculares.
- El riesgo de evolucionar a un glaucoma y ceguera.
- El peligro potencial de estar asociado a un problema sistémico que pueda comprometer la vida del animal (especialmente, si es bilateral).
Como se refleja a continuación, en términos generales, un hipema bilateral indica un proceso sistémico, mientras que la presentación unilateral indicaría más un proceso traumático o circunscripto al ojo (Romairone, 2010).
CAUSAS
Lo primero y más importante es valorar si es a nivel bilateral, aunque tengan diferentes intensidades en cada uno (de Rozas, 2018) de manera que lo primero que tenemos que sospechar es de:
- Procesos sistémicos, como la hipertensión, erlichiosis, intoxicación por anticoagulantes y otros tipos de coagulopatías como la enfermedad de Von Willebrand o linfoma.
- Neoplasias intraoculares que producen destrucción tisular y vascular.
- Patologías que conducen a uveítis crónica.
- En proptosis (luxación del globo ocular).
- Y desprendimientos retinianos.
O bien si es unilateral, lo cual suele ser por un traumatismo, y además es la causa más frecuente de hifema.
CLASIFICACIÓN
El hifema puede clasificarse en función de su gravedad y extensión en 4 grados:
− Grado I: ocupa menos de un tercio de la cámara anterior.
− Grado II: entre un tercio y la mitad.
− Grado III: hasta tres cuartos de la cámara.
− Grado IV: ocupa la totalidad de la cámara anterior.
Suele encontrarse a nivel ventral, al caer el contenido sanguíneo por efecto de la gravedad.
Esta clasificación puede ayudarnos a establecer un pronóstico si tenemos en cuenta que el hifema de grado I generalmente se aclara en menos de una semana. Los de grado II y III, en varias semanas. Un hifema de grado IV a menudo conlleva atrofia del globo, Huguet y Díaz (2014).
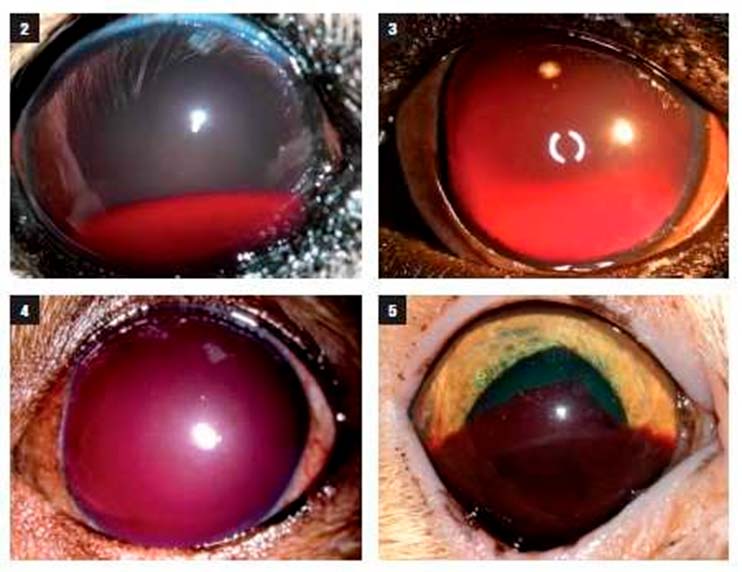
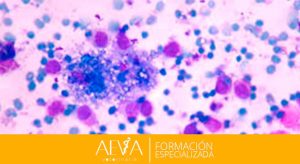
Figura 2: Hifema de grado I-II.
Figura 3: Hemorragia intraocular en plena fase activa y sedimentando.
Figura 4:Hifema de grado IV.
Figura 5: Coágulo de sangre en retracción en un gato con hipertensión sistémica. Huguet y Díaz (2014)
DIAGNÓSTICO DIFERENCIAL
En caso de hemorragia en la cámara vítrea ese reflejo rojo se encuentra por detrás de la pupila y es muy complicado explorar el fondo del ojo aunque no haya nada en la cámara anterior. Una vez diagnosticado el hifema, no descartar la posible presencia de una hemorragia en cámara vítrea.
Para diferenciarlo de un exudado inflamatorio hemorrágico, debemos saber que este tiene un aspecto más denso debido a la mayor concentración de proteínas y células. Tiene un color más amarillento, esto es así por el incremento de leucocitos degenerados, mientras que el hifema es de color rojo intenso, al principio de aspecto fluido y conforme cronifica puede llegar a formarse un coágulo rojo. Además el hifema, cuando no es completo, como en el caso del grado IV, comienza ocupando la zona más ventral de la cámara anterior y, en cambio, el exudado hemorrágico lo podemos encontrar a cualquier nivel.
Si queremos distinguirlo de una hemorragia en el iris o la córnea, lo más importante es explorar el globo ocular y la cámara anterior con luz de hendidura desde una visión lateral para ser capaces de localizar el foco de hemorragia.
PATOGENIA Y CUADRO CLÍNICO
Entre los signos clínicos más frecuentes podemos encontrar:
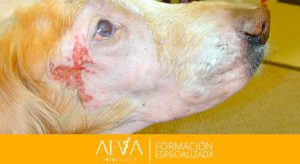
Blefarospasmo (malestar ocular) y epífora, en aquellos casos donde la causa es traumática.
Sangre en cámara anterior. Si hay una hemorragia importante, al principio, cubrirá toda la cámara. A las 36-48 horas comienzan a depositarse en la zona ventral los eritrocitos quedando limitados por una banda horizontal visible. (Esteban, 2007) Esta finalmente acaba coagulando, excepto si hay algún problema de base como puede ser la hipertensión, coagulopatías, etc.
En otras ocasiones el propietario refiere que al perro le han cambiado los ojos de color o que tiene déficit visual (en caso de que el hifema sea bilateral). (Urgencias Oftalmológicas Veterinarias en Madrid, 2012).
La sangre en la cámara anterior tiene más dificultad para coagularse que en condiciones normales debido, entre otras cosas, a la liberación de fibrinolisinas por parte del iris. El máximo nivel de coagulación se alcanza entre 4-7 días, según las puntualizaciones de Huguet y Díaz (2014)
Lo más habitual es que el contenido hemorrágico vaya drenando lentamente a través del ángulo iridocorneal del ojo.
Las complicaciones intraoculares que cabe esperar en estos casos se relacionan con las adherencias (sinequias) que se podrían producir si el hifema se “organiza” formando un coágulo, entre este y el iris, el cóagulo y el endotelio corneal y también con el segmento posterior.
La sangre y sus distintos componentes pueden comprometer las vías de drenaje normal del globo ocular, por lo que pueden predisponer a un aumento de presión intraocular. (Romairone, 2010).
TRATAMIENTO
El tratamiento está en función de la etiología, pero independientemente de eso, es importante iniciar con prontitud una terapia médica hasta tener el diagnóstico definitivo.
Conviene mantener en reposo al animal o confinarlo hasta controlar el problema.
El principio que rige la terapia es el mismo que para el tratamiento de una uveítis, bien porque suele ser la causa más frecuente del hifema, o bien porque el simple hecho de que haya sangre adulterando el humor acuoso, ya reactiva un cierto grado de inflamación uveal secundaria:
- Debemos emplear corticoides tópicos al existir una uveítis asociada, siempre que el test de fluoresceína sea negativo, es decir, contraindicados en casos de úlceras corneales.
- La corticoterapia sistémica también se debe asociar en casos severos. Prednisona: 0,5-1 mg/kg/12 horas. (Excepto en pacientes hipertensos).
(Esteban, 2007). - J. Esteban (2007) refiere que algunos autores desaconsejan los AINEs tópicos o sistémicos en pacientes con sospecha de coagulopatías.
El uso de midriáticos o ciclopléjicos para evitar las sinequias es un punto controvertido, pues también puede predisponer al aumento de presión intraocular en una cámara anterior “sucia” con demasiados elementos formes, Huguet y Díaz (2014).
Las opciones serían:
- Ciclopéjico (Tropicamida) en caso de tratarse de un hifema leve de grado I o II.
- El empleo de atropina al 1% o de fenilefrina al 10% en casos de hifema grave y
con frecuencia reducida, parece ayudar, en un principio, a controlar la hemorragia y a minimizar los riesgos de sinequias posteriores (Esteban, 2007). Sin embargo su empleo es un poco controvertido, ya que al producir midriasis se puede bloquear el ángulo iridocorneal. Se debe emplear con mucho cuidado vigilando siempre la presión intraocular (PIO) bajo control de la tonometría (de Rozas, 2018).
En el caso de que la PIO suba debemos emplear inhibidores de la anhidrasa carbónica tópicos (dorzolamida). En cambio, recurrir por norma a la administración tópica de pilocarpina o colirios antiglaucoma, para prevenir el aumento de PIO, se considera desaconsejable y puede tener efectos secundarios.
Si existe mucho dolor (casos de trauma), inyecciones de buprenorfina (BUPREX ®) IV o IM cada 6 horas durante las primeras 24 horas de hospitalización (de Rozas, 2018).
El uso sistemático de vitamina K, vitamina C, calcio o estrógenos, es una práctica frecuente pero infundada y carente de sentido, salvo en los casos particulares donde esté indicado explícitamente (p.ej., vitamina K en hifema por envenenamiento con dicumarínicos), Huguet y Díaz (2014)
Un hifema tiende a resolverse entre 7 y 21 días, si se trata y se controla la causa primaria.
Si recidiva o si permanece activo sin evolucionar a mejor, hay que replantearse el diagnóstico etiológico.
Si se mantiene el riesgo de hipertensión ocular y se forma un coágulo, es conveniente administrar una inyección intracameral de TPA (activador del plasminógeno tisular), 25 microgramos en 100 microlitros para disolver el coágulo. Es fundamental que la hemorragia esté controlada, pero que el coágulo no sea muy antiguo (entre 7-10 días de formación).
DATOS DE INTERÉS
IMPORTANTE:
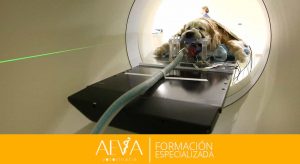
- Realizar una ecografía ocular para valorar las estructuras intraoculares (Esteban, 2007) y descartar la presencia de tumores o desprendimientos de retina. (Urgencias oftalmológicas, 2012).
- Como hemos aclarado anteriormente si el hifema es bilateral debemos sospechar de enfermedad sistémica.
- LA PARACENTESIS NO se debe considerar como un tratamiento de primera
elección y, si es necesaria, siempre deberá realizarla un especialista con el equipamiento idóneo.
En un paciente que se presenta con hifema, es trascendental controlar la presión intraocular antes y durante el tratamiento.
En caso de hifema unilateral, siempre hay que hacer un examen completo de los dos ojos, ante la posibilidad de que el ojo contralateral nos pueda aportar alguna información adicional válida.
Las complicaciones de una hemorragia intraocular que llevan a pérdida de la visión incluyen glaucoma, catarata, desprendimiento de retina, degeneración retinal o ptisis bulbi.
En caso de hifema bilateral, es imprescindible llevar a cabo un examen general a conciencia que incluya chequeo de la presión sistémica, un test mínimo de ehrlichia y leishmania, coagulograma, hemograma y bioquímica, ecografía abdominal completa y si no encontramos nada, entonces derivar (de Rozas, 2018).
La extracción quirúrgica de un coágulo de sangre organizado no se debe considerar como un tratamiento de primera elección y, si es necesaria, siempre deberá realizarla un especialista con el equipamiento idóneo.
La ecografía ocular es una herramienta muy útil en tanto en cuanto los medios opacos no nos facilitan la exploración adecuada del ojo mediante la óptica.
Con la ecografía ocular nos podemos acercar más al pronóstico del proceso y en ocasiones nos permite llegar a un diagnóstico definitivo.
Huguet y Díaz (2014)
DATOS DE INTERÉS
- Romairone, A. (2010, 13 de enero). Hipema canino: oftalmología veterinaria. Diagnóstico veterinario. Extraído el 30 de junio de 2018 desde https://www.diagnosticoveterinario.com/hipema-canino/827
- Urgencias Oftalmológicas Veterinarias: Hifema como signo de patología ocular (3 de octubre de 2012). En Urgencias Oftalmológicas Veterinarias en Madrid. Recuperado el 26 de junio de 2018 de
https://urgenciasoftalmologicasveterinariasmadrid.wordpress.com/tag/hifema/ - Huguet Baudin, E. y Díaz Delgado, C. (2014). Hifema. En C. Díaz (Coord.) Ojo rojo: La oftalmología en colores (pp. 1-10). Barcelona: Multimédica ediciones veterinarias.
- Esteban Martín J. (2007). Hifema. En J. Esteban (Coord.) Atlas de Oftalmología Clínica del perro y del gato. (pp. 213-221). Zaragoza: Andador Palacio de Larrinaga, 3.
- Esteban Martín J. (2009). Hifema. En J. Esteban (Coord.) Guía rápida de oftalmología canina y felina.(pp. 322-329). Zaragoza: Andador Palacio de Larrinaga, 2.
- De Rozas Sánchez L. (2018). Unidad temática 8: El Iris: Principales alteraciones congénitas y del desarrollo. En L. De Rozas. Aplicaciones de oftalmología para veterinarios clínicos. (pp. 125-153). Madrid: AEVA Veterinaria, Máster en Práctica Clínica y Urgencias de Pequeños Animales.
- De Rozas Sánchez L. (2018). Unidad temática 11: Principales urgencias oculares. En L.
- De Rozas. Aplicaciones de oftalmología para veterinarios clínicos. (pp. 172-187).
Madrid: AEVA Veterinaria, Máster en Práctica Clínica y Urgencias de Pequeños Animales.
Comparte este artículo en tus redes sociales.